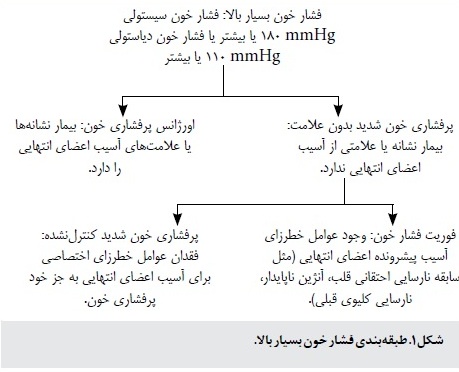
پرفشاري خون شديد بدون علامت
در مواردي که بيمار با فشار خون بسيار بالا (فشار خون سيستولي mmhg 180 يا بيشتر يا فشار خون دياستولي mmhg 110 يا بيشتر) مراجعه ميکند، لازم است پزشک يک اورژانس پرفشاري خون(1) را از فشار خون بسيار بالاي بدون نشانهها و علايم آسيب اعضاي انتهايي (پرفشاري خون شديد بدون علامت) افتراق دهد. بيشتر بيماراني که دچار پرفشاري خون بدون علامت اما کنترلنشده هستند، دچار آسيب حاد اعضاي انتهايي نيستند و بنابراين به ارزيابي يا درمان فوري (ظرف 24 ساعت) نياز ندارند. با اين حال پزشکان بايد مقادير ثبتشده فشار خون را تاييد نمايند و وضعيت پرفشاري خون بيمار را به صورت مناسب طبقهبندي کنند. وضعيت بيمار از لحاظ خطر قلبي ـ عروقي، در هدايت درمان پرفشاري خون شديد بدون علامت حايز اهميت است؛ زيرا بيماراني که خطر بالاتري دارند ممکن است از ارزيابي و درمان فوريتر و تهاجميتر سود ببرند. ميتوان پيش از ترخيص بيماران، درمان با داروهاي خوراکي ضد پرفشاري خون را آغاز کرد اما از داروهاي وريدي و داروهاي خوراکي داراي تاثير سريع تنها بايد در بيماراني که دچار اورژانس واقعي پرفشاري خون هستند بهره گرفت. فشار خون بالا بايد به صورت تدريجي درمان شود. براي رسيدن به اهداف مطلوب فشار خون، به پيگيريهاي مناسب و مکرر طي چند هفته تا چند ماه نياز است.
تقريبا يکسوم از بزرگسالان در ايالات متحده به درجاتي از پرفشاري خون مبتلا هستند و تا 5 از بيماران مراجعهکننده به بخشهاي اورژانس نيز فشار خون بسيار بالا دارند. در يک مطالعه حدود يکچهارم از بيماراني که فشار خون دياستولي mmhg 110 يا بيشتر داشتند از ابتلاي خود به پرفشاري خون مطلع نبودند. اين ميزان در مورد مبتلايان به پرفشاري خون شديد بدون علامت 28 و در مبتلايان به اورژانس فشار خون 8 بود. کارآزماييهاي شاهددار تصادفيشده آيندهنگر اندکي درباره درمان پرفشاري خون شديد بدون علامت انجام گرفتهاند. پزشکان نبايد انتظار داشته باشند که فشار خون بيمار پيش از ترخيص به سطوح مطلوب برسد. در عوض کاهش تدريجي در طول زمان و به کمک ويزيتهاي پيگيري مکرر حاصل ميشود.
تعاريف
بر اساس تعريف گزارش هفتم کميته مشترک ملي درباره پيشگيري، تشخيص، ارزيابي و درمان فشار خون بالا(2) (jnc7)، فشار خون طبيعي به صورت فشار سيستولي کمتر از mmhg120 و فشار دياستولي کمتر از mmhg 80 تعريف ميشود. بر همين اساس پيشپرفشاري خون (prehypertension) به فشار خون سيستولي mmhg 139-120 يا فشار خون دياستولي mmhg89-80، مرحله 1 پرفشاري خون به فشار خون سيستولي mmhg 159-140 يا فشار خون دياستولي mmhg99-90 و مرحله 2 پرفشاري خون به فشار خون سيستولي mmhg 160 يا بيشتر يا فشار خون دياستولي mmhg 100 يا بيشتر اطلاق ميشود. با وجود اين، ترمينولوژي جامعي براي توصيف مراحل شديد پرفشاري خون وجود ندارد.
در اين مقاله فشار خون بسيار بالا به صورت فشار خون سيستولي mmhg 180 يا بيشتر يا فشار خون دياستولي mmhg 110 يا بيشتر تعريف ميشود. فشار خون بسيار بالا را ميتوان به صورت پرفشاري خون شديد بدون علامت يا اورژانس فشار خون طبقهبندي کرد. پرفشاري خون شديد بدون علامت به صورت فشار خون بسيار بالا بدون نشانهها يا علايم آسيب اعضاي انتهايي تعريف ميشود. عنوان اورژانس فشار خون (که گاهي با عنوان بحران پرفشاري خون(1) هم از آن ياد ميشود)، زماني مورد استفاده قرار ميگيرد که نشانهها يا علايم آسيب اعضاي انتهايي بروز پيدا کنند. اگرچه اورژانس پرفشاري خون معمولا با فشار خون دياستولي بيشتر از mmhg 120 همراهي دارد (جز در کودکان و زنان باردار)، اين مساله ميتواند در هر سطحي از پرفشاري خون روي دهد.
|
توصيههاي کليدي براي طبابت | |
| توصيه باليني |
رتبهبندي شواهد |
|
پرفشاري خون شديد بدون علامت بايد از اورژانس پرفشاري خون تمايز داده شود و سپس به صورت فوريت پرفشاري خون يا پرفشاري خون شديد کنترلنشده طبقهبندي گردد. |
c |
|
گروهي از بيماران مبتلا به پرفشاري خون شديد بدون علامت که عوامل خطرزاي قلبي ـ عروقي بيشتري دارند، بايد در مقايسه با افراد داراي عوامل خطرزاي کمتر تحت ارزيابي و درمان تهاجميتري قرار بگيرند. |
c |
|
درمان پرفشاري خون بدون علامت در بيماران داراي تشخيص قبلي پرفشاري خون، با پيگيريهاي مناسب و بنا به صلاحديد پزشک آغاز ميشود. با اين حال در بيماران داراي فشار خون سيستولي mmhg 200 يا بيشتر يا فشار دياستولي |
c |
|
نبايد انتظار داشت فشار خون در بيماران مبتلا به پرفشاري خون شديد بدون علامت، حين ويزيت اوليه تا مقادير هدف کاهش يابد. در عوض فشار خون بايد به صورت تدريجي و طي ويزيتهاي پيگيري کاهش داده شود. |
c |
|
a: شواهد بيمارمحور قطعي با کيفيت مطلوب؛ b: شواهد بيمارمحور غيرقطعي يا با کيفيت محدود؛ c: اجماع، شواهد بيماريمحور، طبابت رايج، عقيده صاحبنظران يا مجموعه موارد باليني. | |
بر اساس سابقه طبي و ارزيابي کلي خطر قلبي ـ عروقي ميتوان پرفشاري خون شديد بدون علامت را به فوريت فشار خون(2) يا پرفشاري خون شديد کنترلنشده طبقهبندي کرد. فوريت فشار خون به صورت وجود عوامل خطرزا براي آسيب پيشرونده اعضاي انتهايي (مانند سابقه نارسايي احتقاني قلب، آنژين ناپايدار يا نارسايي کليوي قبلي) تعريف ميشود، در حالي که عنوان پرفشاري خون شديد کنترلنشده زماني به کار ميرود که اين عوامل خطرزا وجود نداشته باشند. طبقهبندي فشار خون بسيار بالا در شکل 1 آورده شده است.
پاتوفيزيولوژي
پيش از ايجاد اورژانس فشار خون، ممکن است اين مشکل براي سالها وجود داشته باشد. سرعت افزايش فشار خون و شدت آسيب اعضاي انتهايي حين يک اورژانس فشار خون، ناشي از نارسايي در کارکردهاي خودتنظيمي طبيعي و افزايش ناگهاني در مقاومت عروقي سيستميک است، به علاوه آسيب داخل عروقي همزمان همراه با نکروز فيبرينوييد آرتريولها نيز وجود دارد. اين پديده باعث ايجاد چرخهاي از ايسکمي، رسوب پلاکتها و نارسايي بيشتر در خودتنظيمي به دنبال آزاد شدن مواد فعالکننده عروقي ميشود.
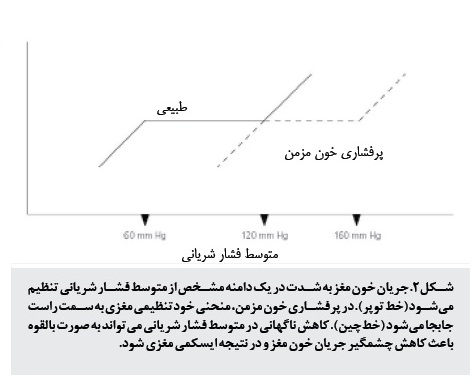
در حالت طبيعي با وجود تغيير در فشار خون سيستميک، خونرساني بافتي در مغز، قلب و کليهها کاملا و در يک سطح ثابت تنظيم شده است. با افزايش شديد فشار خون، منحني خودتنظيمي با گذشت زمان به سمت راست جابهجا ميشود (شکل 2). بنابراين در صورت افزايش ناگهاني فشار خون فعلي به ميزان بيش از 25-20، آستانه پايينتري براي افت خونرساني وجود خواهد داشت. از اين رو پزشکان بايد از روش رايج فعلي مبني بر تجويز دوزهاي بالاي داروهاي ضد پرفشاري خون براي طبيعي کردن سريع فشار خون در بيماران بدون علامت خودداري کنند. به علاوه اين مساله ميتواند باعث تاخير غيرضروري در ترخيص از بخش اورژانس يا حتي بستري شدن بيمار به دنبال افت ياتروژنيک فشار خون شود.
ارزيابي
راهکار اروپايي سال 2007، بر نقش تعيين خطر کلي قلبي ـ عروقي در ارزيابي بيماران مبتلا به پرفشاري خون تاکيد ميکند. درمان بايد مبتني بر ارزيابي کامل وضعيت خطر قلبي ـ عروقي باشد به طوري که عوامل خطرزاي همزمان و سابقه آسيب اعضاي انتهايي در اين ارزيابي لحاظ شده باشند (جدول1). سپس ميتوان خطر را به صورت کم، متوسط، زياد يا بسيار زياد طبقهبندي کرد. اين روش، يک روش پويا براي طبقهبندي خطر است زيرا به عنوان مثال ممکن است يک بيمار با فشار خون کمتر اما عوامل خطرزاي متعدد با يک بيمار داراي فشار خون کنترلنشده اما فاقد عوامل خطرزا، پيشآگهي يکساني داشته باشد.
شرححال و معاينه فيزيکي
پس از کنترل و ثبت مجدد فشار خون بالا، پزشک بايد به دنبال تعيين وجود علايم يا نشانههاي مطرحکننده علل ثانويه پرفشاري خون يا وجود آسيب اعضاي انتهايي باشد. مرور کامل دستگاههاي بدن با تاکيد بر علايم نورولوژيک، قلبي و کليوي بايد با هدف يافتن تغييرات بينايي اخير، منگي خفيف، تنگي نفس فعاليتي و اوليگوري انجام شود. اخذ شرح حال دارويي کامل با هدف ارزيابي ميزان پايبندي بيمار به مصرف داروهاي ضد پرفشاري خون فعلي و نيز مصرف داروهاي جديد يا مکملهاي غيرنسخهاي (مثل داروهاي ضد التهاب غيراستروييدي، مکملهاي گياهي يا تغذيهاي و داروهاي کاهنده وزن) ضروري است.
نشانههاي حياتي ارتواستاتيک بايد در بيماران مسن، مبتلايان به ديابت و افراد مشکوک به ابتلا به افت فشار خون وضعيتي ارزيابي گردند. معاينه متمرکز قلبي ـ ريوي، نورولوژيک و فوندوسکوپيک بايد در تمام بيماران انجام پذيرد. تغييرات شبکيهاي خفيف مثل باريک شدن آرتريولها و دندانه دندانه شدن شرياني ـ وريدي(1) جز در بيماران جوان، بسيار غيراختصاصي هستند. با وجود اين، خونريزي و اگزودا و ادم پاپي با افزايش خطر قلبي ـ ريوي همراهي دارند. ادم پاپي نشانهاي از اورژانس پرفشاري خون است در حالي که خونريزي ميتواند ناشي از اورژانس فشار خون يا ديابت باشد.
|
جدول1. عوامل خطرزا براي آسيب اعضاي انتهايي در افراد داراي فشار خون بسيار بالا. |
|
فشار خون سيستولي بيشتر از mmhg 160 همراه با فشار خون دياستولي کمتر از mmhg70 ديابت قندي سندرم متابوليک دست کم 3 عامل خطرزاي قلبي ـ عروقي (مثل سن بالاي 55 سال براي مردان يا بالاي 65 سال براي زنان، سيگار کشيدن، ديسليپيدمي، اختلال گلوکز ناشتا و چاقي) يک يا بيش از يک يافته ذيل که با آسيب تحتباليني عضوي همراهي دارند: ـ هيپرتروفي بطن چپ در نوار قلب (خصوص همراه با نماي استرس [strain]) يا اکوکارديوگرافي (خصوصا به صورت غيرهممرکز) ـ کاهش gfr يا پاکسازي کراتينين تخمينزدهشده ـ ميکروآلبومينوري يا پروتئينوري بيماري قلبي ـ عروقي يا کليوي تثبيتشده |
آزمونهاي تشخيصي
در حال حاضر در مورد ارزيابيهاي آزمايشگاهي ضروري در بيماران مبتلا به پرفشاري خون شديد بدون علامت، توافق نظر وجود ندارد. بر اساس jnc7، مجموعهاي از آزمايشهاي پيش از شروع درمان صرفا در بيماران مبتلا به پرفشاري خون تازه تشخيصدادهشده توصيه ميشود. مطالعات متعددي به ارزيابي سودمندي غربالگري روتين از نظر آسيب اعضاي انتهايي در بيماران مبتلا به پرفشاري خون شديد پرداختهاند. اين مطالعات شواهدي قطعي دال بر تاثير نوار قلب (ecg)، شمارش کامل سلولهاي خون، ارزيابي متابوليک پايه يا آزمايش ادرار بر تصميمات باليني فوري يا بهبود پيامدهاي کوتاهمدت نشان ندادهاند. تا تدوين راهکارهاي جديدتر، بايد از قضاوت باليني (و احتمال پيشآزمون)(2) براي تعيين اينکه انجام کدام آزمايش سودمند است، استفاده نمود. در جدول 2 يک رويکرد پيشنهادي براي ارزيابي اوليه بيماران مبتلا به فشار خون بسيار بالا ارايه شده است.
منفي بودن آزمايش ادرار از نظر پروتئينوري و هماچوري، دليلي قوي بر ضد افزايش حاد در سطح کراتينين سرم به شمار ميرود، با اين حال ممکن است يک ارزيابي متابوليک پايه براي محاسبه ميزان فيلتراسيون گلومرولي (gfr) يا ميزان پاکسازي (کليرانس) کراتينين سودمند باشد. هر دو سنجه فوق عامل پيشبينيکننده محکمي براي خطر قلبي ـ عروقي همراه با اختلال حاد يا مزمن کارکرد کليه محسوب ميشوند. بعيد است ecg در غياب نشانهها و علايم نشانگان حاد کرونري تاثيري بر مراقبت حاد از بيمار بگذارد. با اين حال انجام ecg در تمام بيماران داراي شواهد بيماري قلبي ـ عروقي مثل درد قفسه سينه، آريتمي و تنگي نفس توصيه ميشود.
آزمونهاي کاملتر براي ارزيابي علل ثانويه معمولا انديکاسيون ندارند مگر اينکه ارزيابيهاي باليني يا آزمايشگاهي قويا مطرحکننده يک علت قابل شناسايي باشند يا کنترل فشار خون با وجود درمانهاي متعدد در طول زمان همچنان حاصل نشده باشد. در غياب ساير نشانههاي اختلال کارکرد دستگاه عصبي مرکزي، سردرد غيراختصاصي عامل خطرزايي براي آسيب انتهايي در دستگاه عصبي مرکزي محسوب نميشود؛ بنابراين انجام تصويربرداري معمولا توصيه نميگردد.
|
جدول 2. ارزيابيهاي اوليه توصيهشده براي بيماران داراي فشار خون بسيار بالا. |
|
تاييد فشار خون بالاي ثبتشده در يک فضاي آرام پس از اينکه بيمار حداقل به مدت 5 دقيقه در حالت نشسته قرار بگيرد و بازوي وي در حالت استراحت و در سطح قلب قرار داده شود. پرسوجو درباره سابقه دارويي و ميزان پايبندي به مصرف دارو و نيز علايم قلبي ـ عروقي، ريوي و نورولوژيک. انجام معاينه متمرکز قلبي ـ ريوي، نورولوژيک و فوندوسکوپيک. در صورتي که بيمار از لحاظ بيماري قلبي ـ عروقي کمخطر است†، غربالگري با کمک آزمايش ادرار از نظر نارسايي حاد کليه را مدنظر داشته باشيد. در صورت وجود شک، آزمايش سم شناسي ادرار توصيه ميشود. در بيماران داراي خطر قلبي ـ عروقي متوسط يا بالا† انجام آزمايش ادرار و آزمايشهاي متابوليک پايه توصيه ميشود. در صورت وجود نشانهها و علايم باليني مطرحکننده آسيب اعضاي انتهايي قلبي ـ ريوي يا ايسکمي قلبي، انجام راديوگرافي قفسه سينه و يا نوار قلب را مدنظر داشته باشيد. تنها در صورت شک به کمخوني اندازهگيري هموگلوبين خون توصيه ميشود. در صورت شروع يک داروي ضد پرفشاري خون خوراکي جديد، خصوصا داروهايي که به وسيله کليه متابوليزه ميشود، انجام آزمايشهاي متابوليک پايه براي تعيين کارکرد پايه کليه (از طريق محاسبه ميزان پاکسازي کراتينين) ضروري است؛ مگر نتايج آزمايشهاي جديد بيمار در دسترس باشند. در صورت تشخيص اورژانس پرفشاري خون، درمان متناسب ضروري است. در غير اين صورت بيمار بايد با تشخيص پرفشاري خون شديد بدون علامت تحت درمان قرار گيرد (جدول 3). |
|
† براي عوامل خطرزا به جدول 1 مراجعه نماييد. |
درمان
کاهش سريع فشار خون در بخش اورژانس در بيماران بدون علامت معمولا ضروري نيست و حتي ممکن است زيانبار باشد. تاکنون مطالعه شاهدداري، بهبود پيامدهاي بلندمدت را با درمان حاد پرفشاري خون شديد بدون علامت نشان نداده است. فشار خون بسيار بالا احتمالا به صورت ناگهاني ايجاد نميشود بلکه در عرض چند روز، هفته يا ماه ايجاد ميگردد. تجويز دوز بالاي داروهاي وريدي يا داروهاي خوراکي با سرعت تاثير بالا مثل نيفديپين يا هيدرالازين، ميتواند باعث افت فشار خون شود. کاهش بسيار سريع فشار خون بسيار بالا به زير محدوده خودتنظيمي ميتواند باعث کاهش واضح خونرساني مغز و در نهايت ايسکمي يا انفارکتوس شود.
يک کارآزمايي نسبتا قديمي بر روي 143 بيمار داراي فشار خون دياستولي بين mmhg 129-115 به مقايسه هيدروکلروتيازيد، رزرپين و هيدرالازين با عدم درمان پرداخته است. در اين مطالعه ظرف 3 ماه اول هيچ گونه عارضه جانبي در گروه درماننشده مشاهده نشد. مطالعهاي ديگر منافع تجويز يک دوز بارگيري (loading) داروهاي خوراکي پيش از ترخيص بيماران مبتلا به فشار خون بسيار بالا را مورد ارزيابي قرار داده است. تفاوت معنيداري بين گروههاي درمان از نظر ميزان بهبود فشار خون طي 24 ساعت و يک هفته پس از درمان مشاهده نشده است. کارآزمايي ارزيابي مصرف طولانيمدت داروي ضد پرفشاري خون والزارتان(1) (value) به مقايسه ميزان تاثير والزارتان در مقايسه با آملوديپين بر پيامدهاي قلبي ـ عروقي در بيماران پرخطر مبتلا به پرفشاري خون پرداخته است. بسياري از حوادث قلبي ـ عروقي طي 6 ماه اول درمان يعني زماني که تفاوت فشار خون بين دو گروه درمان در بيشترين حد بود، رخ دادند. نکته قابل توجه اينکه با تشابه بيشتر ميزان کنترل فشار خون بين دو گروه، تفاوت در ميزان حوادث نامطلوب قلبي ـ عروقي بين دو گروه کاهش يافت.
اگرچه شواهدي دال بر سودمندي درمان فشار خون کنترلنشده، طي چند ساعت يا چند روز وجود ندارد، يافتههاي مطالعه value حاکي از آنند که ميزان هدف فشار خون بايد دست کم در بيماران داراي خطر قلبي ـ عروقي بالا، ظرف مدت نسبتا کوتاهي (قطعا ظرف 6 ماه) حاصل شود.

از اين رو تجويز دوز بارگيري داروي ضد پرفشاري خون در مطب پزشک يا بخش اورژانس معمولا ضروري نيست و بيشتر بيماران تنها به يک دوز نگهدارنده همراه با ويزيت پيگيري پس از چند روز نياز دارند. اورژانس واقعي پرفشاري خون نيازمند بستري بيمار در بخش مراقبتهاي ويژه و شروع فوري درمان ظرف 2-1 ساعت است. حتي در شرايط اورژانس نيز به علت احتمال افت خونرساني، نبايد فشار خون به صورت حاد پايين آورده شود. پيگيري و پايش توصيههاي موجود درباره درمان و پيگيري بيماران مبتلا به پرفشاري خون شديد بدون علامت در جدول 3 آورده شده است. درمان سرپايي با پيگيريهاي مناسب معمولا قابل قبول است. در صورتي که مشخص نيست بيمار دوره پيگيري خود را کامل ميکند يا خير، به يک دوره کوتاه بستري در بيمارستان ممکن است نياز باشد. درمان پرفشاري خون بدون علامت با پيگيريهاي مناسب بنا به صلاحديد پزشک آغاز ميشود. بيماراني که قبلا درمان شدهاند معمولا نيازمند تغييراتي در درمان طولاني مدت خوراکي ضد پرفشاري خون هستند که عليالخصوص با استفاده از داروهاي ترکيبي يا تجويز مجدد دارو در صورت عدم پايبندي بيمار به درمان قبلي صورت ميپذيرد. در صورتي که بيمار سابقهاي از پرفشاري خون نداشته باشد، بالا بودن فشار خون بايد در يک ويزيت پيگيري تاييد شود. با اين حال ميتوان انتظار داشت بيماران مبتلا به پرفشاري خون شديد بدون علامت در پيگيري نيز دچار درجاتي از پرفشاري خون باشند. در يک مطالعه بيش از نيمي از بيماران بخش اورژانس با دو فشار خون بالاي ثبتشده و بدون سابقه پرفشاري خون، بر اساس پايش فشار خون در منزل طي هفته بعد از مراجعه، در تعريف پرفشاري خون جاي ميگرفتهاند. در صورت شروع دوز نگهدارنده داروهاي خوراکي ضد پرفشاري خون، ميتوان بيمار را بدون منتظر شدن براي طبيعي شدن فشار خون به منزل فرستاد. با اين حال آموزش بيمار درباره اهميت پايبندي به داروهاي ضد پرفشاري خون و پيگيريهاي مکرر و نيز خطرات پرفشاري خون کنترلنشده ضروري است. ظرف چند هفته تا چند ماه ميتوان دوز و داروي مورد استفاده را به منظور دستيابي به اهداف مورد نظر تغيير داد.
|
جدول3. توصيههاي درماني براي پرفشاري خون شديد بدون علامت. | |
|
نوع پرفشاري خون |
توصيهها |
|
فوريت پرفشاري خون* |
شروع درمان و پيگيري طي 48-24 ساعت پس از مراجعه. شروع يک دوز نگهدارنده داروي خوراکي پيش از ترخيص در بيماراني که فشار خون سيستولي mmhg200 يا بيشتر يا فشار خون دياستولي mmhg120 يا بيشتر دارند. اين اقدام در بيماران داراي فشار خون پايينتر بر اساس صلاحديد پزشک صورت ميگيرد. مدنظر داشتن يک دوره تحت نظرگيري کوتاهمدت بر اساس عوامل خطرزاي بيمار. ترخيص ايمن بيمار و تاکيد بر اهميت پيگيري دقيق. در صورت عدم اطمينان به مراجعه بيمار براي پيگيري و وجود عوامل خطرزاي متعدد، بستري کردن بيمار براي شروع درمان را مدنظر داشته باشيد. |
|
پرفشاري خون شديد کنترلنشده† |
شروع درمان و پيگيري ظرف 7-1 روز اول پس از مراجعه. شروع يک دوز نگهدارنده داروي خوراکي پيش از ترخيص در بيماراني که فشار خون سيستولي mmhg 200 يا بيشتر يا فشار خون دياستولي mmhg120 يا بيشتر دارند. اين مساله درباره بيماران داراي فشار خون پايينتر بر اساس صلاحديد پزشک صورت ميگيرد. ترخيص ايمن بيمار و تاکيد بر اهميت پيگيري دقيق. |
|
توجه: پرفشاري خون شديد بدون علامت به صورت فشار خون سيستولي mmhg180 يا بيشتر يا فشار خون دياستولي mmhg 110 يا بيشتر در بيمار فاقد علايم يا نشانههاي آسيب اعضاي انتهايي تعريف ميشود. *وجود عوامل خطرزاي آسيب پيشرونده اعضاي انتهايي †فقدان عوامل خطرزاي آسيب پيشرونده اعضاي انتهايي | |
منبع: نشریه نوین پزشکی شماره ۴۶۹