..:::: خودکشی باکتریهای مقاوم با بمب هوشمند ::::..
 بمب هوشمند جدید دانشمندان موجب خودکشی باکتریهای مقاوم در مقابل آنتیبیوتیکها میشود. شیوع فزاینده باکتریهای مقاوم در مقابل داروهای آنتیبیوتیک تا حد قابلتوجهی به تجویزهای مکرر و استفاده از چنین داروهایی در انسانها و حیوانات نسبت داده و به تکامل «ابرباکتریها» منجر میشود. بنابراین، نوعی بمب هوشمند آنتیبیوتیک جدید که گونههای خاص باکتریها را هدف قرار میدهد، میتواند داروهای آنتیبیوتیکی نسل جدیدی ارائه دهد که برای از بینبردن خطرات باکتریهای مقاوم در مقابل آنتیبیوتیک، ضروری هستند.
بمب هوشمند جدید دانشمندان موجب خودکشی باکتریهای مقاوم در مقابل آنتیبیوتیکها میشود. شیوع فزاینده باکتریهای مقاوم در مقابل داروهای آنتیبیوتیک تا حد قابلتوجهی به تجویزهای مکرر و استفاده از چنین داروهایی در انسانها و حیوانات نسبت داده و به تکامل «ابرباکتریها» منجر میشود. بنابراین، نوعی بمب هوشمند آنتیبیوتیک جدید که گونههای خاص باکتریها را هدف قرار میدهد، میتواند داروهای آنتیبیوتیکی نسل جدیدی ارائه دهد که برای از بینبردن خطرات باکتریهای مقاوم در مقابل آنتیبیوتیک، ضروری هستند.
تکنیک جدید محققان دانشگاه کارولینای شمالی پتانسیل ارائه تسلیحات قدرتمند جدید در مبارزه با باکتریهای مقاوم در مقابل چند دارو را داراست. برخلاف داروهای آنتیبیوتیک معمولی که هر دوی باکتریهای خوب و بد را میکشند، این رویکرد گونههای خاصی از باکتریها را هدف قرار داده و آنها را از بین میبرد، اما باکتریهای سودمند را دستنخورده رها کرده و در واقع، مانند یک بمب هوشمند عمل میکند.
بسیاری از باکتریها به عنوان بخشی از سیستم ایمنیشان، دارای سیستمی موسوم به CRISPR-Cas هستند که در هنگام حمله مهاجمانی مانند ویروسها، گونههای کوچک آر ان ای موسوم به CRISPR RNAها خلق میکنند؛ این گونهها با توالیهای خاص دی ان ای مهاجم متناظر میشوند و هنگام پیداکردن همتای متناظرشان، پروتئینهایی آزاد میکنند که دی ان ای مهاجم و بنابراین، عفونت را رفع میکنند. محققان دانشگاه کارولینای شمالی با طراحی CRISPR RNAهایی که دی ان ای خود باکتریها را هدف قرار میدهند، موجب خودکشی آنها میشوند. جزئیات این دستاورد علمی در مجله mBio منتشر شده است.
 محققان آمریکایی اعلام کردند: یک باکتری که در نوعی مسمومیت غذایی نقش دارد، در بروز بیماری ام اس (MS) موثر است از این رو ابتلا به این بیماری با نوع تغذیه ارتباط دارد. آزمایش های انجام شده بر روی موش توسط گروهی از دانشمندان کالج پزشکی ویل کرنل در آمریکا نشان می دهد، سم ساخته شده توسط یک گونه نادر از باکتری به نام Clostridium perfringens می تواند سبب آسیب های مغزی و بیماری ام اس شود. این محققان سم تولید شده از این باکتری را در یک زن جوان مبتلا به ام اس (MS) نیز شناسایی کردند.
محققان آمریکایی اعلام کردند: یک باکتری که در نوعی مسمومیت غذایی نقش دارد، در بروز بیماری ام اس (MS) موثر است از این رو ابتلا به این بیماری با نوع تغذیه ارتباط دارد. آزمایش های انجام شده بر روی موش توسط گروهی از دانشمندان کالج پزشکی ویل کرنل در آمریکا نشان می دهد، سم ساخته شده توسط یک گونه نادر از باکتری به نام Clostridium perfringens می تواند سبب آسیب های مغزی و بیماری ام اس شود. این محققان سم تولید شده از این باکتری را در یک زن جوان مبتلا به ام اس (MS) نیز شناسایی کردند. نتایج تحقیقات محققان دانشگاه مک مستر کانادا نشان می دهد مصرف داروهای تب بر سبب شیوع بیشتر بیماری آنفلوآنزا می شود. بسیاری از داروهای سرماخوردگی و آنفلوانزا مانند پاراستامول، آسپرین و یا ایبوپروفن که برای کاهش علایم بیماری و تب تجویز می شوند، می تواند به گسترش بیماری در میان مردم منجر شود. در واقع، تب میزان ویروس در بدن را کاهش می دهد. در نتیجه داروهای تب بر سبب می شود بدن عفونی تر شود و این مساله می تواند به موارد شدید آنفلوآنزا و حتی به مرگ منجر شود.
نتایج تحقیقات محققان دانشگاه مک مستر کانادا نشان می دهد مصرف داروهای تب بر سبب شیوع بیشتر بیماری آنفلوآنزا می شود. بسیاری از داروهای سرماخوردگی و آنفلوانزا مانند پاراستامول، آسپرین و یا ایبوپروفن که برای کاهش علایم بیماری و تب تجویز می شوند، می تواند به گسترش بیماری در میان مردم منجر شود. در واقع، تب میزان ویروس در بدن را کاهش می دهد. در نتیجه داروهای تب بر سبب می شود بدن عفونی تر شود و این مساله می تواند به موارد شدید آنفلوآنزا و حتی به مرگ منجر شود. تحقیقات اخیر محققان علوم اعصاب و ویروس شناس نشان می دهد که ابتلا به این بیماری در سنین بالا، احتمال بروز سکته مغزی را افزایش می دهد و مبتلایان به زونا باید مدام در زمینه فاکتورهای سکته مغزی مورد آزمایش قرار بگیرند. محققان بر این باورند که افراد بالای 60 سال باید در برابر این بیماری واکسینه شوند و باید قبل از زدن واکسن از نظر وجود بیماری های قلبی - عروقی مورد بررسی قرار گیرد. تحقیقات نشان می دهد که این بیماری به صورت خاموش از سنین کودکی در سلول های عصبی جا خوش می کند و علاوه بر سکته مغزی، احتمال بروز حمله قلبی را نیز افزایش می دهد. این تحقیقات و نتایج حاصل از آن نتیجه بررسی 110 هزار نفر است که در سنین 18 تا 40 سال به بیماری زونا مبتلا شده اند.
تحقیقات اخیر محققان علوم اعصاب و ویروس شناس نشان می دهد که ابتلا به این بیماری در سنین بالا، احتمال بروز سکته مغزی را افزایش می دهد و مبتلایان به زونا باید مدام در زمینه فاکتورهای سکته مغزی مورد آزمایش قرار بگیرند. محققان بر این باورند که افراد بالای 60 سال باید در برابر این بیماری واکسینه شوند و باید قبل از زدن واکسن از نظر وجود بیماری های قلبی - عروقی مورد بررسی قرار گیرد. تحقیقات نشان می دهد که این بیماری به صورت خاموش از سنین کودکی در سلول های عصبی جا خوش می کند و علاوه بر سکته مغزی، احتمال بروز حمله قلبی را نیز افزایش می دهد. این تحقیقات و نتایج حاصل از آن نتیجه بررسی 110 هزار نفر است که در سنین 18 تا 40 سال به بیماری زونا مبتلا شده اند. محققان انگلیسی در تحقیقات جدید خود دریافتهاند که چگونه برخی سلولهای باکتریایی از حمله آنتیبیوتیکی نجات پیدا میکنند. سلولهای Persister انواع خفتهای از سلولهای معمولی هستند که بصورت تصادفی در جمعیتهای میکروبی شکل گرفته و از مقاومت بالایی نسبت به آنتیبیوتیک برخوردار هستند. محققان مرکز باکتریشناسی مولکولی و عفونت در کالج سلطنتی لندن در تحقیقات جدید خود دریافتهاند، سلولهای باکتریایی با ورود به مرحله توقف تکثیر، به سلولهای Persister تبدیل شده و در برابر آنتیبیوتیک مقاوم میشوند.
محققان انگلیسی در تحقیقات جدید خود دریافتهاند که چگونه برخی سلولهای باکتریایی از حمله آنتیبیوتیکی نجات پیدا میکنند. سلولهای Persister انواع خفتهای از سلولهای معمولی هستند که بصورت تصادفی در جمعیتهای میکروبی شکل گرفته و از مقاومت بالایی نسبت به آنتیبیوتیک برخوردار هستند. محققان مرکز باکتریشناسی مولکولی و عفونت در کالج سلطنتی لندن در تحقیقات جدید خود دریافتهاند، سلولهای باکتریایی با ورود به مرحله توقف تکثیر، به سلولهای Persister تبدیل شده و در برابر آنتیبیوتیک مقاوم میشوند.  باکتریها در کتابها، اسباببازیها و دیگر سطوح به مدت طولانیتر از آنچه تصور میشد، زنده میمانند. بر اساس مطالعات علمی پیشین، دو باکتری شایع عامل سرماخوردگی، عفونتهای گوش، گلودرد و دیگر عفونتهای جدی به مدت طولانی در خارج بدن انسان دوام نمیآورند؛ بنابراین، همواره این باور وجود داشته که چنین باکتریهایی روی اشیایی مانند مبلمان، ظروف و اسباببازیها زنده نمیمانند. با این حال، تحقیقات دانشمندان دانشگاه بوفالو نشان میدهد باکتریهای «استرپتوکوک پنومونیه» و «استرپتوکوک پیوژنز» روی این سطوح به مدتی بسیار طولانیتر از آنچه تصور میشد، زنده میمانند.
باکتریها در کتابها، اسباببازیها و دیگر سطوح به مدت طولانیتر از آنچه تصور میشد، زنده میمانند. بر اساس مطالعات علمی پیشین، دو باکتری شایع عامل سرماخوردگی، عفونتهای گوش، گلودرد و دیگر عفونتهای جدی به مدت طولانی در خارج بدن انسان دوام نمیآورند؛ بنابراین، همواره این باور وجود داشته که چنین باکتریهایی روی اشیایی مانند مبلمان، ظروف و اسباببازیها زنده نمیمانند. با این حال، تحقیقات دانشمندان دانشگاه بوفالو نشان میدهد باکتریهای «استرپتوکوک پنومونیه» و «استرپتوکوک پیوژنز» روی این سطوح به مدتی بسیار طولانیتر از آنچه تصور میشد، زنده میمانند.  مطالعات اخير محققان بيمارستان هنري فورد ميشيگان نشان مي دهد كه تماس مكرر با آب آكواريوم منجر به بروز يك عفونت پوستي باكتريايي در افراد مي شود. اين عفونت پوستي مايكوباكتريوم مارينوم نام دارد كه عامل اصلي آن وجود آكواريوم در داخل منزل يا محل كار است. اطلاعات وسيعي در مورد اين بيماري در دسترس پزشكان نيست و اين موضوع براي اولين بار در نشست سالانه انجمن عفوني آمريكا كه چندي پيش در سان فرانسيسكو برگزار شد، مطرح شده است.
مطالعات اخير محققان بيمارستان هنري فورد ميشيگان نشان مي دهد كه تماس مكرر با آب آكواريوم منجر به بروز يك عفونت پوستي باكتريايي در افراد مي شود. اين عفونت پوستي مايكوباكتريوم مارينوم نام دارد كه عامل اصلي آن وجود آكواريوم در داخل منزل يا محل كار است. اطلاعات وسيعي در مورد اين بيماري در دسترس پزشكان نيست و اين موضوع براي اولين بار در نشست سالانه انجمن عفوني آمريكا كه چندي پيش در سان فرانسيسكو برگزار شد، مطرح شده است.  کرهییها موفق به تولید بنزین از نوعی باکتری به نام E. coli شدند. افراد معدودی که غذای آلوده با باکتری E. coli را خوردهاند و از مسمومیت غذایی رنج بردهاند میتوانند تصور کنند که این باکتری دارای کابردهای مفید نیز هست. مهندسان کرهیی شیوهای برای تولید بنزین (گازولین) از این میکروب یافتهاند که بر تعداد فزاینده سوختهای زیستی میافزاید. دانشمندان بر این باورند که ترکیب شیمیایی بنزین کامل ساده بوده و از تقربیا هیدروکربنهای با عوامل افزودنی و ترکیبکننده ساخته شده است.
کرهییها موفق به تولید بنزین از نوعی باکتری به نام E. coli شدند. افراد معدودی که غذای آلوده با باکتری E. coli را خوردهاند و از مسمومیت غذایی رنج بردهاند میتوانند تصور کنند که این باکتری دارای کابردهای مفید نیز هست. مهندسان کرهیی شیوهای برای تولید بنزین (گازولین) از این میکروب یافتهاند که بر تعداد فزاینده سوختهای زیستی میافزاید. دانشمندان بر این باورند که ترکیب شیمیایی بنزین کامل ساده بوده و از تقربیا هیدروکربنهای با عوامل افزودنی و ترکیبکننده ساخته شده است.  محققان دانشگاه نورثوسترن یک حلقه درون واژنی جدید تولید کردهاند که از یک داروی ضد رتروویروسی پر شده و میتواند در مبارزه با اچآیوی در زنان مورد استفاده قرار بگیرد. این حلقه از کاربری آسان و ماندگاری بالا برخوردار بوده و اخیرا موفقیت 100 درصدی را در حفظ پستانداران اولیه از ویروس نقص ایمنی میمون نمایش داده است.
محققان دانشگاه نورثوسترن یک حلقه درون واژنی جدید تولید کردهاند که از یک داروی ضد رتروویروسی پر شده و میتواند در مبارزه با اچآیوی در زنان مورد استفاده قرار بگیرد. این حلقه از کاربری آسان و ماندگاری بالا برخوردار بوده و اخیرا موفقیت 100 درصدی را در حفظ پستانداران اولیه از ویروس نقص ایمنی میمون نمایش داده است.  دانشمندان دانشگاه کمبریج برای اولین بار توانستهاند ویروس رایجی که میتواند طول عمر را کاهش داده و منجر به کوری شود را از خون انسان حذف کنند. سیتومگالوو ویروس که نوعی ویروس هرپس بوده، در بدن حدود 70 درصد از افراد وجود داشته و با وجود اینکه باعث ایجاد بیماری نمیشود اما 3.7 سال از طول عمر را میکاهد. این در حالیست که در افراد دارای سیستم ایمنی ضعیفتر این ویروس میتواند باعث بیماریهای جدی و حتی کوری شود. این مشکل مخصوصا زمانی بیشتر است که تنها اهداکننده مغز استخوان به این ویروس مبتلا بوده و گیرنده سالم باشد.
دانشمندان دانشگاه کمبریج برای اولین بار توانستهاند ویروس رایجی که میتواند طول عمر را کاهش داده و منجر به کوری شود را از خون انسان حذف کنند. سیتومگالوو ویروس که نوعی ویروس هرپس بوده، در بدن حدود 70 درصد از افراد وجود داشته و با وجود اینکه باعث ایجاد بیماری نمیشود اما 3.7 سال از طول عمر را میکاهد. این در حالیست که در افراد دارای سیستم ایمنی ضعیفتر این ویروس میتواند باعث بیماریهای جدی و حتی کوری شود. این مشکل مخصوصا زمانی بیشتر است که تنها اهداکننده مغز استخوان به این ویروس مبتلا بوده و گیرنده سالم باشد.  دانشمندان دانشگاه کینگز کالج لندن برای اولین بار موفق به شناسایی ژنی شدهاند که ممکن است از قابلیت جلوگیری از انتشار ویروس اچآیوی در بدن برخوردار باشد. این دانشمندان در پژوهشهای اولیه خود اظهار داشتهاند که ژن MX2 نقش مهمی در کنترل ویروس اچآیوی در سلولهای بدن ایفا کرده، از این رو استفاده از آن میتواند به تولید درمانهای جدید و کمتر سمی منجر شود که از دفاع طبیعی بدن در برابر ویروس استفاده میکنند. اگرچه این درمانها تا چندین سال آینده محقق نخواهند شد اما محققان این نتایج را بسیار هیجانانگیز خواندهاند که درک دانشمندان را در مورد چگونگی تعامل ویروس اچآیوی با سیستم ایمنی بدن افزایش میدهد.
دانشمندان دانشگاه کینگز کالج لندن برای اولین بار موفق به شناسایی ژنی شدهاند که ممکن است از قابلیت جلوگیری از انتشار ویروس اچآیوی در بدن برخوردار باشد. این دانشمندان در پژوهشهای اولیه خود اظهار داشتهاند که ژن MX2 نقش مهمی در کنترل ویروس اچآیوی در سلولهای بدن ایفا کرده، از این رو استفاده از آن میتواند به تولید درمانهای جدید و کمتر سمی منجر شود که از دفاع طبیعی بدن در برابر ویروس استفاده میکنند. اگرچه این درمانها تا چندین سال آینده محقق نخواهند شد اما محققان این نتایج را بسیار هیجانانگیز خواندهاند که درک دانشمندان را در مورد چگونگی تعامل ویروس اچآیوی با سیستم ایمنی بدن افزایش میدهد.  محققان دانشگاه اورگان موفق به ساخت واکسنی شدند که به نظر از قابلیت پاکسازی یک نوع ویروس عامل بیماری ایدز از بدن برخوردار است. این واکسن نویددهنده که در موسسه درمان ژنی و واکسن دانشگاه اورگان ساخته شده، با استفاده از یک شکل اولیه غیرانسانی اچآیوی موسوم به ویروس نقص ایمنی میمونی (SIV) مورد آزمایش قرار گرفته که عامل بیماری ایدز در میمونها است.
محققان دانشگاه اورگان موفق به ساخت واکسنی شدند که به نظر از قابلیت پاکسازی یک نوع ویروس عامل بیماری ایدز از بدن برخوردار است. این واکسن نویددهنده که در موسسه درمان ژنی و واکسن دانشگاه اورگان ساخته شده، با استفاده از یک شکل اولیه غیرانسانی اچآیوی موسوم به ویروس نقص ایمنی میمونی (SIV) مورد آزمایش قرار گرفته که عامل بیماری ایدز در میمونها است.  دانشمندان آمریکایی دریافتهاند که یک ماده طبیعی موجود در پوست انسان میتواند یک جایگزین ماندگار برای دفعکنندههای موجود پشه باشد. به گفته دانشمندان وزارت کشاورزی آمریکا، این ماده شیمیایی میتواند انسانها را در برابر پشهها نامرئی کند. آنها در نشست انجمن شیمی آمریکا به رونمایی از گروهی از ترکیبات پرداختند که میتوانند قابلیت بو کشیدن اهداف احتمالی را در پشهها متوقف کنند. هنگامی که یک دست حاوی این مواد شیمیایی در یک محوطه پر از پشه قرار گرفته، این حشرات به طور کلی آنرا نادیده میگرفتند. به گفته محققان، این دستاورد میتواند منجر به جلوگیری از انتشار بیماریهای مرگبار شود.
دانشمندان آمریکایی دریافتهاند که یک ماده طبیعی موجود در پوست انسان میتواند یک جایگزین ماندگار برای دفعکنندههای موجود پشه باشد. به گفته دانشمندان وزارت کشاورزی آمریکا، این ماده شیمیایی میتواند انسانها را در برابر پشهها نامرئی کند. آنها در نشست انجمن شیمی آمریکا به رونمایی از گروهی از ترکیبات پرداختند که میتوانند قابلیت بو کشیدن اهداف احتمالی را در پشهها متوقف کنند. هنگامی که یک دست حاوی این مواد شیمیایی در یک محوطه پر از پشه قرار گرفته، این حشرات به طور کلی آنرا نادیده میگرفتند. به گفته محققان، این دستاورد میتواند منجر به جلوگیری از انتشار بیماریهای مرگبار شود.  طی چند سال اخیر، محققان دانشگاه ایالتی جورجیا در حال ساخت چسب (پچ) میکروسوزنهایی بودهاند که برای بیمارانی که میخواهند واکسیناسیون خود را بدون درد انجام دهند، به سادگی در درون پوست حل میشود. دانشمندان حاضر در این پروژه واکسن آنفلوآنزا را برای این پچ میکروسوزن ساختهاند.
طی چند سال اخیر، محققان دانشگاه ایالتی جورجیا در حال ساخت چسب (پچ) میکروسوزنهایی بودهاند که برای بیمارانی که میخواهند واکسیناسیون خود را بدون درد انجام دهند، به سادگی در درون پوست حل میشود. دانشمندان حاضر در این پروژه واکسن آنفلوآنزا را برای این پچ میکروسوزن ساختهاند.  پژوهش جدید محققان دانشگاه استلنبوش در آفریقای جنوبی نشان داده که ارائه درمان سریع به نوزادان مبتلا به اچآیوی مثبت میتواند خطر مرگ زودهنگام آنها در کودکی را تا 50 درصد کاهش دهد. این یافتهها بر اساس نتایج پژوهشها در اوایل سال جاری بود که در آن یک کودک و 14 بزرگسال مبتلا به این ویروس با درمان زودهنگام توانستند بطور موثر بهبود یابند.
پژوهش جدید محققان دانشگاه استلنبوش در آفریقای جنوبی نشان داده که ارائه درمان سریع به نوزادان مبتلا به اچآیوی مثبت میتواند خطر مرگ زودهنگام آنها در کودکی را تا 50 درصد کاهش دهد. این یافتهها بر اساس نتایج پژوهشها در اوایل سال جاری بود که در آن یک کودک و 14 بزرگسال مبتلا به این ویروس با درمان زودهنگام توانستند بطور موثر بهبود یابند.  پژوهشهای صورت گرفته توسط محققان دانشگاه نوتردام نشان میدهد، پشه های آنوفل ناقل اصلی مالاریا در آفریقا، بوی بدن میزبان را در هنگام شب بهتر احساس میکنند. این مطالعه یک رویکرد یکپارچه برای بررسی توانایی پشه ها در استشمام بوها در طول شبانه روز و شامل روش های پروتئوم، حسی فیزیولوژیکی و رفتاری محسوب میشود.
پژوهشهای صورت گرفته توسط محققان دانشگاه نوتردام نشان میدهد، پشه های آنوفل ناقل اصلی مالاریا در آفریقا، بوی بدن میزبان را در هنگام شب بهتر احساس میکنند. این مطالعه یک رویکرد یکپارچه برای بررسی توانایی پشه ها در استشمام بوها در طول شبانه روز و شامل روش های پروتئوم، حسی فیزیولوژیکی و رفتاری محسوب میشود.  برزیلی با تولید واکسن ایدز قصد دارند در سال جاری آزمایش آن را بر روی میمونها آغاز کنند. واکسن HIVBr18 ضد ویروس اچآیوی توسط تیمی از دانشکده پزشکی دانشگاه سائو پائولو اختراع و ثبت شده است. به گفته دانشمندان، این واکسن در مرحله کنونی تولید بطور کامل نمیتواند ویروس را در بدن موجود از بین ببرد، اما میتواند بار ویروس را در سطح پائینی نگه داشته تا فرد مبتلا نه با نقص سیستم ایمنی مواجه شده و نه ویروس را منتقل کند. به گفته بنیاد دولتی پژوهش سائوپائولو، انتظار میرود که کارآزمایی میمونها حداقل دو سال بطول بینجامد. هدف از این کارآزمایی، آزمایش شیوههای مختلف ایمنسازی برای انتخاب یک نمونه با قابلیت القای واکنش ایمنی قویتر و آزمایش آن بر روی انسانهاست. کار بر روی این واکسن از سال 2001 آغاز شد و محققان قصد دارند آن را بر روی گروهی از میمونهای رزوس در موسسه پژوهش زیستپزشکی بوتانتان سائوپائولو آزمایش کنند.
برزیلی با تولید واکسن ایدز قصد دارند در سال جاری آزمایش آن را بر روی میمونها آغاز کنند. واکسن HIVBr18 ضد ویروس اچآیوی توسط تیمی از دانشکده پزشکی دانشگاه سائو پائولو اختراع و ثبت شده است. به گفته دانشمندان، این واکسن در مرحله کنونی تولید بطور کامل نمیتواند ویروس را در بدن موجود از بین ببرد، اما میتواند بار ویروس را در سطح پائینی نگه داشته تا فرد مبتلا نه با نقص سیستم ایمنی مواجه شده و نه ویروس را منتقل کند. به گفته بنیاد دولتی پژوهش سائوپائولو، انتظار میرود که کارآزمایی میمونها حداقل دو سال بطول بینجامد. هدف از این کارآزمایی، آزمایش شیوههای مختلف ایمنسازی برای انتخاب یک نمونه با قابلیت القای واکنش ایمنی قویتر و آزمایش آن بر روی انسانهاست. کار بر روی این واکسن از سال 2001 آغاز شد و محققان قصد دارند آن را بر روی گروهی از میمونهای رزوس در موسسه پژوهش زیستپزشکی بوتانتان سائوپائولو آزمایش کنند.  دانشمندان یک آنتیبیوتیک جدید و نامتعارف را در نوعی میکروب دریایی شناسایی کردهاند که میتوان آن را برای درمان نوعی میکروب خطرناک و مقاوم به درمان بیمارستانی و سیاه زخم به کار برد. این آنتی بیوتیک که به آن نام «آنترامایسین» داده اند، میتواند اساس تولید خانواده تازهای از آنتیبیوتیکها قرار بگیرد.
دانشمندان یک آنتیبیوتیک جدید و نامتعارف را در نوعی میکروب دریایی شناسایی کردهاند که میتوان آن را برای درمان نوعی میکروب خطرناک و مقاوم به درمان بیمارستانی و سیاه زخم به کار برد. این آنتی بیوتیک که به آن نام «آنترامایسین» داده اند، میتواند اساس تولید خانواده تازهای از آنتیبیوتیکها قرار بگیرد. 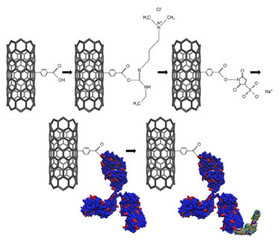 محققان با اتصال آنتیبادی به نانولوله کربنی موفق به ساخت حسگری با حساسیت بالا برای شناسایی نوعی بیماری پوستی حاصل از نیش کنه شدند. این حسگر زیستی قادر به شناسایی آنتیژنهای بیماری «لیم» است. این حسگر قادر است مواد زیستی مربوط به این بیماری را در غلظتهایی کمتر از یک نانوگرم در میلیلیتر شناسایی کند. این رقم بسیار کمتر از پایینترین حد استاندارد تستهای ELISA رایج و آرایه ایمنی وسترن بلات است.
محققان با اتصال آنتیبادی به نانولوله کربنی موفق به ساخت حسگری با حساسیت بالا برای شناسایی نوعی بیماری پوستی حاصل از نیش کنه شدند. این حسگر زیستی قادر به شناسایی آنتیژنهای بیماری «لیم» است. این حسگر قادر است مواد زیستی مربوط به این بیماری را در غلظتهایی کمتر از یک نانوگرم در میلیلیتر شناسایی کند. این رقم بسیار کمتر از پایینترین حد استاندارد تستهای ELISA رایج و آرایه ایمنی وسترن بلات است.