..:::: مصرف ماهی طی بارداری ::::..
برخي شواهد حاکي از آن هستند که مصرف ماهي طي بارداري يا در کودکان بزرگتر باعث کاهش خطر آسم کودکي ميشود. با اين حال، زمان مناسب براي شروع ماهي در رژيم غذايي شيرخواران مشخص نيست. با توجه به اين که ماهي ميتواند بسيار آلرژن باشد، پاسخ به اين سوال اهميت زيادي دارد. اخيرا اطلاعات حاصل از يک مطالعه مبتني بر جمعيت در هلند مورد تحليل قرار گرفته تا تاثير زمان شروع ماهي بر خطر علايم شبيه آسم در کودکان پيش از سن مدرسه بررسي شود.
اين دادهها از يک مطالعه همگروهي آيندهنگر از بدو تولد روي کودکان ساکن روتردام به دست آمدند. هنگامي که کودکان در سن 14-12 ماهگي قرار داشتند از والدين در مورد زمان شروع ماهي در رژيم غذايي کودکشان و نيز ميزان مصرف ماهي سوال شد. هنگامي که کودکان بين 48-36 ماهگي قرار داشتند، از والدين در مورد بروز علايم شبيه آسم در سال گذشته سوال گرديد.
کودکاني که ماهي براي آنها بين سنين 12-6 ماهگي شروع شده بود، به احتمال کمتري در سن 48 ماهگي ويز داشتند (نسبت شانس 64/0). در مقايسه با اين گروه، خطر ويز در سن 4 سالگي در صورت عدم شروع ماهي تا سن يک سالگي (نسبت شانس 57/1) يا در صورت شروع بين 6-0 ماهگي (نسبت شانس 53/1) به صورت معنيداري بيشتر بود. ميزان مصرف ماهي در سن 14 ماهگي ارتباطي با خطر ويز يا ساير علايم شبيه آسم نداشت.
شروع ماهي در رژيم غذايي شيرخواران بين 12-6 ماهگي با کاهش خطر ويز در سنين پيش از مدرسه همراه است. به نظر نميرسد که ميزان مصرف ماهي تاثيري بر خطر علايم شبيه آسم در خردسالان داشته باشد. با توجه به اين که در صورت شروع ماهي بين 6-0 ماهگي يا پس از يک سالگي خطر ويز افزايش مييابد، 12-6 ماهگي را ميتوان يک «مهلت مواجهه» تلقي کرد که در صورت شروع ماهي طي اين دوره، خطر آسم قابل کاهش است. مطالعات قبلي اثرات محافظتي ماهي و اسيدهاي چرب موجود در آن را در برابر ايجاد آسم در کودکان در صورت مصرف طي بارداري نشان دادهاند. در اين مطالعه هلندي شروع مصرف ماهي بين 12-6 ماهگي (ولي نه ديرتر از آن) با کاهش خطر ويز همراهي داشت. عدم مصرف ماهي تا 12 ماهگي يا شروع آن بين 6-0 ماهگي خطر ويز را افزايش ميداد. محدوديتهاي اين مطالعه عبارت بودند از: عيني نبودن يادآوري (اتکا به حافظه والدين)، عدم کميسازي ميزان مصرف ماهي، و چالشهاي مربوط به شناسايي «علايم شبيه آسم». با اين حال اين مطالعه به تقويت اين ايده کمک ميکند که براي مداخلات محافظتي با هدف ايجاد تحمل ايمني، يک «مهلت مواجهه» وجود دارد.
 محققان آمریکایی موفق به شناسایی مکانیسم سلولی و کشف ژن های مرتبط با وقفه در بارداری موشها شدند. بر خلاف انسان، موش های ماده و برخی دیگر از پستانداران می توانند در روند بارداری خود وقفه ایجاد کنند؛ پدیده «وقفه جنینی» زمانی روی می دهد که شرایط محیطی مناسبی برای نجات مادر و فرزند تازه متولد شده وجود ندارد. موش های ماده و برخی پستانداران مانند راسو و کانگورو والابی تامار با کمک یک مکانیسم مولکولی می توانند روند بارداری خود را به تأخیر بیندازند.
محققان آمریکایی موفق به شناسایی مکانیسم سلولی و کشف ژن های مرتبط با وقفه در بارداری موشها شدند. بر خلاف انسان، موش های ماده و برخی دیگر از پستانداران می توانند در روند بارداری خود وقفه ایجاد کنند؛ پدیده «وقفه جنینی» زمانی روی می دهد که شرایط محیطی مناسبی برای نجات مادر و فرزند تازه متولد شده وجود ندارد. موش های ماده و برخی پستانداران مانند راسو و کانگورو والابی تامار با کمک یک مکانیسم مولکولی می توانند روند بارداری خود را به تأخیر بیندازند. استرس مادر در دوران بارداری ممکن است خطر بروز نارسایی قلبی مادرزادی را در نوزاد افزایش دهد
استرس مادر در دوران بارداری ممکن است خطر بروز نارسایی قلبی مادرزادی را در نوزاد افزایش دهد نوزادان متولد شده در زمستان دچار کمبود ویتامین
نوزادان متولد شده در زمستان دچار کمبود ویتامین محققان دانشگاه اموری آمریکا دریافتند که مصرف داروی ضد صرع «والپروات» در دوران بارداری، تا سن شش سالگی بر ضریب هوشی کودکان تاثیر منفی چشمگیری میگذارد.
محققان دانشگاه اموری آمریکا دریافتند که مصرف داروی ضد صرع «والپروات» در دوران بارداری، تا سن شش سالگی بر ضریب هوشی کودکان تاثیر منفی چشمگیری میگذارد. زنان مبتلا به اختلال فشار خون در دوران بارداری بیش از بقیه در معرض خطر وقوع نارسایی کلیه قرار میگیرند
زنان مبتلا به اختلال فشار خون در دوران بارداری بیش از بقیه در معرض خطر وقوع نارسایی کلیه قرار میگیرند نتایج مطالعه محققان دانشگاه پیتزبورگ آمریکا حاکی از آن است که سطوح پایین ویتامین D در اوایل بارداری با تولد نوزادان کموزن مرتبط است. میزان ویتامین D در اوایل بارداری مادر، میتواند رشد جنین را تحت تاثیر قرار دهد. کمبود این ویتامین، جذب کلسیم توسط زنان باردار را تحت تاثیر قرار میدهد و در نتیجه رشد استخوان جنین را کاهش میدهد. به علاوه، این کمبود نیز میتواند منجر به کاهش در ترشح هورمونهای لازم برای تولید گلوکوز و اسیدهای چرب لازم در مهیا کردن انرژی مورد نیاز جنین شود. محققان به منظور این پژوهش، نمونههای خونی به دست آمده از زنان باردار در سالهای 1959تا 1965 را مورد بررسی قرار دادند.
نتایج مطالعه محققان دانشگاه پیتزبورگ آمریکا حاکی از آن است که سطوح پایین ویتامین D در اوایل بارداری با تولد نوزادان کموزن مرتبط است. میزان ویتامین D در اوایل بارداری مادر، میتواند رشد جنین را تحت تاثیر قرار دهد. کمبود این ویتامین، جذب کلسیم توسط زنان باردار را تحت تاثیر قرار میدهد و در نتیجه رشد استخوان جنین را کاهش میدهد. به علاوه، این کمبود نیز میتواند منجر به کاهش در ترشح هورمونهای لازم برای تولید گلوکوز و اسیدهای چرب لازم در مهیا کردن انرژی مورد نیاز جنین شود. محققان به منظور این پژوهش، نمونههای خونی به دست آمده از زنان باردار در سالهای 1959تا 1965 را مورد بررسی قرار دادند. تکنیکهای تصویربرداری نشان میدهد، کودکانی که در زمان جنینی در معرض مصرف الکل مادرشان بودهاند، دچار تغییراتی در ساختار مغز میشوند. مصرف الکل در دوران بارداری میتواند منجر به مشکلات غیرقابل بازگشت ذهنی و جسمی موسوم به سندروم جنینی الکلی شود. طی این پژوهش، محققان لهستانی با استفاده از سه تکنیک متفاوت تصویرسازی تشدید مغناطیسی (MRI) بر 200 کودکی که در دوران جنینی در معرض مصرف الکل مادرشان بودهاند و 30 کودکی که طی دوران جنینیشان الکلی مصرف نشده بود، اندازه و شکل جسم پینهای مغز آنان را مورد بررسی قرار دادند.
تکنیکهای تصویربرداری نشان میدهد، کودکانی که در زمان جنینی در معرض مصرف الکل مادرشان بودهاند، دچار تغییراتی در ساختار مغز میشوند. مصرف الکل در دوران بارداری میتواند منجر به مشکلات غیرقابل بازگشت ذهنی و جسمی موسوم به سندروم جنینی الکلی شود. طی این پژوهش، محققان لهستانی با استفاده از سه تکنیک متفاوت تصویرسازی تشدید مغناطیسی (MRI) بر 200 کودکی که در دوران جنینی در معرض مصرف الکل مادرشان بودهاند و 30 کودکی که طی دوران جنینیشان الکلی مصرف نشده بود، اندازه و شکل جسم پینهای مغز آنان را مورد بررسی قرار دادند. تغییرات در ترکیب میکروبهای دستگاه گوارش که به طور معمول باعث مشکلات سلامتی مانند افزایش وزن و التهاب میشود، در واقع میتواند به نفع زنان باردار باشد. محققان نمونه مدفوع گرفته شده از 91 زن باردار را مورد بررسی قرار دادند. آنها دریافتند که ترکیب میکروب روده زنان در طول زمان، از سه ماهه اول حاملگی به سه ماهه سوم تغییر میکند. «روت لی» از دانشگاه کرنل و نویسنده ارشد این تحقيق ميگويد: این از اولین خصوصیات «میکروبیوتا»ی (جانورانی ریزی که در یک ناحیه زندگی میکنند "microbiota") روده است که با حاملگی مرتبط است. این یافته نشان میدهد که بدن ما با «میکروبیوتا» رشد میکند و در واقع ممکن است از آنها به عنوان ابزاری جهت کمک به تغییر سوخت و ساز بدن مادر برای حمایت از رشد جنین استفاده کند.
تغییرات در ترکیب میکروبهای دستگاه گوارش که به طور معمول باعث مشکلات سلامتی مانند افزایش وزن و التهاب میشود، در واقع میتواند به نفع زنان باردار باشد. محققان نمونه مدفوع گرفته شده از 91 زن باردار را مورد بررسی قرار دادند. آنها دریافتند که ترکیب میکروب روده زنان در طول زمان، از سه ماهه اول حاملگی به سه ماهه سوم تغییر میکند. «روت لی» از دانشگاه کرنل و نویسنده ارشد این تحقيق ميگويد: این از اولین خصوصیات «میکروبیوتا»ی (جانورانی ریزی که در یک ناحیه زندگی میکنند "microbiota") روده است که با حاملگی مرتبط است. این یافته نشان میدهد که بدن ما با «میکروبیوتا» رشد میکند و در واقع ممکن است از آنها به عنوان ابزاری جهت کمک به تغییر سوخت و ساز بدن مادر برای حمایت از رشد جنین استفاده کند. شيمي درماني در دوران بارداري بيخطر است و خطري براي جنين ندارد. محققان آلماني دريافتند زناني که در دوران بارداري براي درمان سرطان شيمي درماني ميکنند، در معرض افزايش خطر تولد کودکان ناقص و يا ديگر مسائل مربوط به سلامتي قرار ندارند. محققان بر اساس نتايج اين تحقيق ميگويند: مادران نبايد به هر روشي اقدام به سقط جنين کنند، درمان را به تاخير انداخته و يا از داروهايي که قدرت کمتري دارند، استفاده کنند؛ زيرا شواهد کمي وجود دارد که کودک تحت تاثير شيمي درماني قرار بگيرد.
شيمي درماني در دوران بارداري بيخطر است و خطري براي جنين ندارد. محققان آلماني دريافتند زناني که در دوران بارداري براي درمان سرطان شيمي درماني ميکنند، در معرض افزايش خطر تولد کودکان ناقص و يا ديگر مسائل مربوط به سلامتي قرار ندارند. محققان بر اساس نتايج اين تحقيق ميگويند: مادران نبايد به هر روشي اقدام به سقط جنين کنند، درمان را به تاخير انداخته و يا از داروهايي که قدرت کمتري دارند، استفاده کنند؛ زيرا شواهد کمي وجود دارد که کودک تحت تاثير شيمي درماني قرار بگيرد. 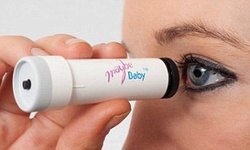 محققان انگلیسی از یک کیت جدید در آزمایش بارداری رونمایی کردند که از بزاق استفاده میکند. ابزار سنتی پیشبینی بارداری از ادرار برای آزمایش افزایش هورمون لوتئینه کننده(LH) استفاده میکنند که یک تا دور روز پیش از بارداری رخ میدهد. اما این فناوری جدید موسوم به «آزمایش کودک احتمالی» مانند یک رژ لب بوده و میتواند سطوح استروژن و نمک یافته شده در بزاق زن را که در زمان بارداری افزایش مییابند، اندازهگیری کند. سازندگان این فناوری مدعی هستند که این آزمایش 40 پوندی تا 98 درصد دقیق بوده و میتواند پایانی بر شیوه قدیمی آزمایش ادرار باشد.
محققان انگلیسی از یک کیت جدید در آزمایش بارداری رونمایی کردند که از بزاق استفاده میکند. ابزار سنتی پیشبینی بارداری از ادرار برای آزمایش افزایش هورمون لوتئینه کننده(LH) استفاده میکنند که یک تا دور روز پیش از بارداری رخ میدهد. اما این فناوری جدید موسوم به «آزمایش کودک احتمالی» مانند یک رژ لب بوده و میتواند سطوح استروژن و نمک یافته شده در بزاق زن را که در زمان بارداری افزایش مییابند، اندازهگیری کند. سازندگان این فناوری مدعی هستند که این آزمایش 40 پوندی تا 98 درصد دقیق بوده و میتواند پایانی بر شیوه قدیمی آزمایش ادرار باشد.  دانشمندان آمریکایی موفق به ایجاد شیوه لقاح خارج رحمی جدیدی شدهاند که میتواند به زنان در دهه 40 سالگی، شانس بارداری مشابهی مانند زنان 30 ساله ارائه کند. آمار رسمی نشان داده که زنان در اوایل دهه 40 سالگی خود تنها از 13 درصد شانس احتمال باروری به ازای هر درمان برخوردارند. رویکرد جدید انقلابی دانشمندان اما توانسته این احتمال را تا 60 درصد افزایش دهد. این رویکرد شامل آزمایش کامل جنین برای ناهنجاریهای عمده ژنتیکی است که یکی از چالشهای بزرگ زنان در سنین بالا محسوب میشود. سپس جنینهای سالم برای یک تا دو ماه منجمد میشوند تا هورمونهای مادر پس از درمان دارویی لقاح خارج رحمی، تنظیم و سپس در رحم مادر قرار داده شوند. دانشمندان بر این باورند که داروهای تشدیدکننده باروری دخیل در لقاح خارج رحمی در صورتی که جنین زودتر از موعد در رحم قرار گیرد، میتوانند آسیبزا باشند.
دانشمندان آمریکایی موفق به ایجاد شیوه لقاح خارج رحمی جدیدی شدهاند که میتواند به زنان در دهه 40 سالگی، شانس بارداری مشابهی مانند زنان 30 ساله ارائه کند. آمار رسمی نشان داده که زنان در اوایل دهه 40 سالگی خود تنها از 13 درصد شانس احتمال باروری به ازای هر درمان برخوردارند. رویکرد جدید انقلابی دانشمندان اما توانسته این احتمال را تا 60 درصد افزایش دهد. این رویکرد شامل آزمایش کامل جنین برای ناهنجاریهای عمده ژنتیکی است که یکی از چالشهای بزرگ زنان در سنین بالا محسوب میشود. سپس جنینهای سالم برای یک تا دو ماه منجمد میشوند تا هورمونهای مادر پس از درمان دارویی لقاح خارج رحمی، تنظیم و سپس در رحم مادر قرار داده شوند. دانشمندان بر این باورند که داروهای تشدیدکننده باروری دخیل در لقاح خارج رحمی در صورتی که جنین زودتر از موعد در رحم قرار گیرد، میتوانند آسیبزا باشند.  پرفشاری خون و بروز پرهاکلامپسی در مادران باردار میتواند منجر به کاهش ضریب هوشی و مهارتهای فکری کودکان شود. محققان امریکایی با بررسی فشارخون موجود در پرونده پزشکی 398 زن باردار که در سالهای 1944 – 1934 متولد شده بودند و ارزیابی تواناییها و مهارتهای فکر کردن در سن 20 سالگی و سپس در سنین 69 سالگی فرزندان آنها که همگی مرد بودند، دریافتند که یک مادر باردار با فشارخون بالا در دوران بارداری میتواند بر مهارتهای تفکر فرزندش در طول زندگی و سنین مختلف تأثیر گذارد. یافتههای این تحقیق، با مشاهده نتایج آزمونهایی شامل مهارتهای زبانی، استدلال ریاضی و روابط بصری و مکانی حاکی از آن است مردانی که مادرانشان در طول دوران بارداری فشارخون بالا داشتند، از لحاظ تواناییهای فکری نسبت به بقیه در این سنین امتیاز کمتری داشته و در طول دوران زندگی خود نیز کاهش بیشتری در امتیازات و نمرات آنها دیده میشد که در این یافته قویترین استدلال مربوط به ریاضی بود.
پرفشاری خون و بروز پرهاکلامپسی در مادران باردار میتواند منجر به کاهش ضریب هوشی و مهارتهای فکری کودکان شود. محققان امریکایی با بررسی فشارخون موجود در پرونده پزشکی 398 زن باردار که در سالهای 1944 – 1934 متولد شده بودند و ارزیابی تواناییها و مهارتهای فکر کردن در سن 20 سالگی و سپس در سنین 69 سالگی فرزندان آنها که همگی مرد بودند، دریافتند که یک مادر باردار با فشارخون بالا در دوران بارداری میتواند بر مهارتهای تفکر فرزندش در طول زندگی و سنین مختلف تأثیر گذارد. یافتههای این تحقیق، با مشاهده نتایج آزمونهایی شامل مهارتهای زبانی، استدلال ریاضی و روابط بصری و مکانی حاکی از آن است مردانی که مادرانشان در طول دوران بارداری فشارخون بالا داشتند، از لحاظ تواناییهای فکری نسبت به بقیه در این سنین امتیاز کمتری داشته و در طول دوران زندگی خود نیز کاهش بیشتری در امتیازات و نمرات آنها دیده میشد که در این یافته قویترین استدلال مربوط به ریاضی بود.  شروع خروپف در دوران بارداري خطر ابتلا به فشارخون بالا و مسموميت حاملگي را در زنان باردار افزايش ميدهد. پژوهشگران از دانشگاه ميشيگان با انجام يك مطالعه بر روي بيش از 1700 زن باردار دريافتند كه شروع اوليه خروپف در دوران بارداري به شدت با بروز فشارخون بالا و پره اكلامپسي (مسموميت حاملگي) در اين دوران مرتبط است. نتايج حاصل از اين تحقيق ميافزايد: حدود 25 درصد از زناني كه خروپف ميكنند اغلب در دوران بارداري به آن دچار شدهاند كه اين پديده خطر ابتلا به فشارخون بالا را در آنها در مقايسه با زنان غيرخروپفي افزايش ميدهد. محققان افزودند: فشار خون بالا در دوران بارداري و بروز پرهاكلامپسي ميتواند باعث كاهش رشد نوزادان شده و احتمال تولد كودك نارس را افزايش دهد و سلامت قلبي – عروقي مادر و كودك را تهديد كند.
شروع خروپف در دوران بارداري خطر ابتلا به فشارخون بالا و مسموميت حاملگي را در زنان باردار افزايش ميدهد. پژوهشگران از دانشگاه ميشيگان با انجام يك مطالعه بر روي بيش از 1700 زن باردار دريافتند كه شروع اوليه خروپف در دوران بارداري به شدت با بروز فشارخون بالا و پره اكلامپسي (مسموميت حاملگي) در اين دوران مرتبط است. نتايج حاصل از اين تحقيق ميافزايد: حدود 25 درصد از زناني كه خروپف ميكنند اغلب در دوران بارداري به آن دچار شدهاند كه اين پديده خطر ابتلا به فشارخون بالا را در آنها در مقايسه با زنان غيرخروپفي افزايش ميدهد. محققان افزودند: فشار خون بالا در دوران بارداري و بروز پرهاكلامپسي ميتواند باعث كاهش رشد نوزادان شده و احتمال تولد كودك نارس را افزايش دهد و سلامت قلبي – عروقي مادر و كودك را تهديد كند.  براساس نتایج تحقیقات جدید جنین مادرانی كه در سه ماه نخست بارداری تحت استرس قرار دارند، دچار كمبود آهن می شود واین امر موجب بروز مشكلات فیزیكی و مغزی در نوزاد خواهد شد. نتایج این تحقیقات در نشست سالانه انجمن های دانشگاهی طب كودكان در بوستون ارایه شده است. آهن نقش مهمی در رشد سیستم های بدن به ویژه مغز ایفا می كند. كمبود آهن در بدن مادر، دیابت مادر، سیگار كشیدن مادر در طول بارداری و چند قلویی از جمله عواملی هستند كه موجب پایین آمدن میزان آهن در خون جنین می شوند.
براساس نتایج تحقیقات جدید جنین مادرانی كه در سه ماه نخست بارداری تحت استرس قرار دارند، دچار كمبود آهن می شود واین امر موجب بروز مشكلات فیزیكی و مغزی در نوزاد خواهد شد. نتایج این تحقیقات در نشست سالانه انجمن های دانشگاهی طب كودكان در بوستون ارایه شده است. آهن نقش مهمی در رشد سیستم های بدن به ویژه مغز ایفا می كند. كمبود آهن در بدن مادر، دیابت مادر، سیگار كشیدن مادر در طول بارداری و چند قلویی از جمله عواملی هستند كه موجب پایین آمدن میزان آهن در خون جنین می شوند. دانشمندان انگليسي در حال كار بر روي يك آزمايش جديد هستند كه ميتواند نويدبخش بارداريهاي موفق از طريق درمانهاي لقاح خارج رحمی باشد. اين آزمايش با هزينه 966 دلاري به پزشكان در شناسايي جنينهاي داراي شانس بهتر براي زنده ماندن در رحم پيش از كاشت آنها كمك ميكند. در كازآزماييهاي اوليه، نرخ بارداري تا 25 درصد افزايش نشان داده است. بسياري از زنان به چندين دوره درماني با هزينههاي بيش از 6000 دلار پيش از وضع حمل نياز دارند.در حال حاضر تنها يكي از چهار دوره لقاح برون رحمي منجر به بارداري موفق ميشود. با اين حال، در كارآزمايي اوليه اين آزمايش بر روي 50 زن، 31 درصد از آنان باردار شدند.
دانشمندان انگليسي در حال كار بر روي يك آزمايش جديد هستند كه ميتواند نويدبخش بارداريهاي موفق از طريق درمانهاي لقاح خارج رحمی باشد. اين آزمايش با هزينه 966 دلاري به پزشكان در شناسايي جنينهاي داراي شانس بهتر براي زنده ماندن در رحم پيش از كاشت آنها كمك ميكند. در كازآزماييهاي اوليه، نرخ بارداري تا 25 درصد افزايش نشان داده است. بسياري از زنان به چندين دوره درماني با هزينههاي بيش از 6000 دلار پيش از وضع حمل نياز دارند.در حال حاضر تنها يكي از چهار دوره لقاح برون رحمي منجر به بارداري موفق ميشود. با اين حال، در كارآزمايي اوليه اين آزمايش بر روي 50 زن، 31 درصد از آنان باردار شدند.  گروهي از كارشناسان زنان و مامايي در آمريكا از تهيه يك تست خون دوران بارداري براي تشخيص سندرم داون پيش از تولد نوزاد خبر دادند. متخصصان شركت آريا دياگنوستيكز اعلام كردند براي اولين بار زنان باردار ميتوانند با استفاده از اين تست جديد و بدون نياز به روشهاي تهاجمي و پرخطر كه احتمال سقط جنين را افزايش ميدهند آزمايش تشخيص سندرم داون را روي جنين خود انجام دهند. به گزارش ایسنا، در مقالهاي كه به تازگي در مجله آمريكايي زنان و مامايي به چاپ رسيده تاكيد شده است اين تست خون جديد توليد كمپاني آريا.د ميتواند علاوه بر سندرم داون يك اختلال ژنتيكي موسوم به سندرم «ادواردز» را كه موجب نارساييهاي شديد مادرزادي ميشود و اغلب كشنده است، تشخيص دهد. تمام آزمايشات و مطالعات روي تست جديد قبل از هفته بيستم بارداري انجام شدند. اين مطالعات از سوي متخصصان دانشگاه لندن، كالج دانشگاه لندن و بيمارستان اطفال بوستون صورت گرفتند.
گروهي از كارشناسان زنان و مامايي در آمريكا از تهيه يك تست خون دوران بارداري براي تشخيص سندرم داون پيش از تولد نوزاد خبر دادند. متخصصان شركت آريا دياگنوستيكز اعلام كردند براي اولين بار زنان باردار ميتوانند با استفاده از اين تست جديد و بدون نياز به روشهاي تهاجمي و پرخطر كه احتمال سقط جنين را افزايش ميدهند آزمايش تشخيص سندرم داون را روي جنين خود انجام دهند. به گزارش ایسنا، در مقالهاي كه به تازگي در مجله آمريكايي زنان و مامايي به چاپ رسيده تاكيد شده است اين تست خون جديد توليد كمپاني آريا.د ميتواند علاوه بر سندرم داون يك اختلال ژنتيكي موسوم به سندرم «ادواردز» را كه موجب نارساييهاي شديد مادرزادي ميشود و اغلب كشنده است، تشخيص دهد. تمام آزمايشات و مطالعات روي تست جديد قبل از هفته بيستم بارداري انجام شدند. اين مطالعات از سوي متخصصان دانشگاه لندن، كالج دانشگاه لندن و بيمارستان اطفال بوستون صورت گرفتند.  زنانی كه در دوران بارداری كمبود ویتامین دی دارند احتمال به دنیا آوردن كودكانی كه با مشكل حرف زدن مواجه می شوند، در آنها دو برابر بیشتر است. این مطالعه كه بزرگترین مطالعه از نوع خود محسوب می شود غلظت ویتامین دی بیش از 740 زن را در دوران بارداری بررسی كرد و كودكان آنها را تا 17 سالگی مورد پیگیری قرار داد. 'اندرو وایت هوس' استاد یار موسسه 'تحقیقات سلامتی كودكان' كه ریاست این مطالعه را بر عهده داشت گفت: این یافته مهم بود زیرا سطح ویتامین دی در میان زنان به مرور زمان كاهش می یابد. این مطالعه در مجله Paediatrics گزارش شده است. وی ادامه داد: از آنجا كه نوزاد در حال رشد در خصوص سطح ویتامین دی كاملا به مادرش وابسته است در این مطالعه دیده شد كه كمبود ویتامین دی مادر در دوران بارداری می تواند بر تكامل مغز كودك تاثیر بگذارد. وایت هوس گفت: یافته های حاصل از این مطالعه بسیار حائز اهمیت است چراكه زمینه مداخله اولیه برای درمان برخی مشكلات زبانی را فراهم می كند. محققان اكنون در حال مطالعه هستند تا دریابند كه آیا مصرف مكمل های ویتامین دی در دوران بارداری می تواند خطر بروز مشكلات زبانی را كودكان مرتفع سازد یا خیر.
زنانی كه در دوران بارداری كمبود ویتامین دی دارند احتمال به دنیا آوردن كودكانی كه با مشكل حرف زدن مواجه می شوند، در آنها دو برابر بیشتر است. این مطالعه كه بزرگترین مطالعه از نوع خود محسوب می شود غلظت ویتامین دی بیش از 740 زن را در دوران بارداری بررسی كرد و كودكان آنها را تا 17 سالگی مورد پیگیری قرار داد. 'اندرو وایت هوس' استاد یار موسسه 'تحقیقات سلامتی كودكان' كه ریاست این مطالعه را بر عهده داشت گفت: این یافته مهم بود زیرا سطح ویتامین دی در میان زنان به مرور زمان كاهش می یابد. این مطالعه در مجله Paediatrics گزارش شده است. وی ادامه داد: از آنجا كه نوزاد در حال رشد در خصوص سطح ویتامین دی كاملا به مادرش وابسته است در این مطالعه دیده شد كه كمبود ویتامین دی مادر در دوران بارداری می تواند بر تكامل مغز كودك تاثیر بگذارد. وایت هوس گفت: یافته های حاصل از این مطالعه بسیار حائز اهمیت است چراكه زمینه مداخله اولیه برای درمان برخی مشكلات زبانی را فراهم می كند. محققان اكنون در حال مطالعه هستند تا دریابند كه آیا مصرف مكمل های ویتامین دی در دوران بارداری می تواند خطر بروز مشكلات زبانی را كودكان مرتفع سازد یا خیر.